1.iPS細胞由来血小板を輸血
京都大学はiPS細胞から、出血を止める働きをする血小板を作製し、血液の難病患者さんに輸血したと発表しました(2020年3月25日)1)-3)。発表によりますと、輸血が行われたのは、免疫の異常などにより、体内で血小板などが十分に作れなくなることで、出血が止まりにくい「再生不良性貧血」という難病の患者さんで、他人の血小板を輸血に使うと拒絶反応が起きてしまう特殊なタイプの患者さんでした。
同大学iPS細胞研究所江藤教授(研究開発責任者)及び医学部附属病院髙折教授(実施医師)らは患者さん自身の血液細胞からiPS細胞を作製し、その後血小板を作り出しました。iPS細胞から血小板を作製した後、放射線を照射し、腫瘍になるリスクがある細胞を除いた後に、2019年5月から2020年1月にかけて計3回、それぞれ100億個、300億個、1千億個の血小板を患者さんに輸血しました。1年間にわたり、患者さんの経過を観察し、副作用の有無などの安全性や、血中の血小板数の変化といった有効性を調べるとしています。
2.輸血までの流れ
iPS細胞由来血小板の自己輸血に関する臨床研究については、当センターの再生医療トッピクスNo.19「iPS細胞 臨床研究が本格化(3)脊髄損傷、再生不良貧血、角膜上皮幹細胞疲弊症」でご紹介しました。改めて、当該臨床研究の概要を記しました。京都大学医学部附属病院は、同大学iPS細胞研究所と連携し、「血小板輸血不応症を合併した再生不良性貧血」患者さんを対象とするiPS細胞由来血小板の自己輸血に関する臨床研究」を計画し、厚生労働省の専門部会は2018年9月21日、同計画の実施を了承しました。
再生不良性貧血などで血小板が不足しますと、血小板輸血が行われますが、輸血後も血液中の血小板数が増えない血小板輸血不応になる場合があります。輸血血小板が異物として認識され、自身の免疫細胞が輸血血小板を破壊することが原因の一つです。患者さん自身の細胞から作製した血小板であれば、自身の免疫細胞に破壊されることなく輸血の効果が得られると期待できます。同臨床研究では出血を止める働きをする血小板をiPS細胞から作製し、血液の難病である再生不良性貧血の患者さんに移植を目指していました。
同臨床研究の目的は、再生不良性貧血で、かつ血小板輸血不応症を併発している特定の患者さんの末梢血単核球から作製するiPS細胞を経由して誘導される血小板を当該患者さんに投与し、iPS細胞由来血小板製剤の安全性について検証を行うことにあります。主要な評価項目は、安全性(有害事象の発生頻度と程度)、副次評価項目は有効性(補正血小板増加数)です。対象被験者数は1例です。観察期間は血小板輸血後1年間です。血小板輸血までの流れですが、
我が国では、輸血用血液製剤を使用されている方の約85%は50歳以上の方々だそうです。一方、献血されている方の約70%は50歳未満の方々であり、若年層(10~30代)の献血者数は減少傾向にあるそうです。少子高齢化が今後ますます進んでいくと、将来の安定供給に支障をきたす恐れがあります。少子高齢化で献血がiPS細胞から血液製剤が作られるようになれば、今後の血液製剤の供給にも有効となる可能性が期待されます。
iPS細胞による再生医療等における移植手術は、表1に示す通りです。いずれも、主に安全性を確認する段階です。iPS細胞を用いる再生医療が国民に受けられるようになるためには、治療の安全性と有効性、使用する細胞等が医薬品として承認されこと、そして治療費用の納得性といった課題があります。
| 対象疾患 | 医療機関 | 作成細胞 | 移植時期 | No.注1) |
|---|---|---|---|---|
| 滲出型加齢黄斑変性 | 先端医療センター病院、理化学研究所等 | 網膜色素上皮シート(自家) | 2014年9月 | |
| 滲出型加齢黄斑変性 | 神戸市立医療センター中央市民病院、京都大学、大阪大学、理化学研究所 | 網膜色素上皮細胞(他家) | 2017年3月 | No.16 |
| パーキンソン病 | 京都大学附属病院 同iPS細胞研究所 |
ドパミン神経前駆細胞 | 2018年10月 | No.17 |
| 角膜上皮幹細胞疲弊症 | 大阪大学附属病院 | 角膜細胞シート | 2019年8月 | No.47 |
| 虚血性心筋症 | 大阪大学付属病院 | 心筋細胞シート | 2020年1月 | No.73 |
注1.No.:当センター再生医療トピックスの掲載番号です。
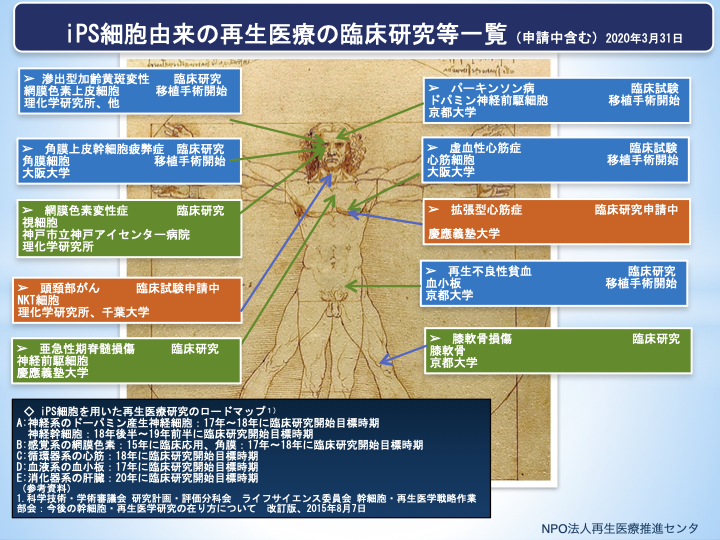
図1 iPS細胞由来細胞による再生医療等の取組状況
(参考資料)
(NPO法人再生医療推進センター 守屋好文)